PRIMÆR FORSYNING: TO-/TRE-TANKSLØSNING SAMMENLIGNET MED KUN ÉN TANK OG SEKUNDÆR-/RESERVE-FORSYNING VIA BATTERIER
Problemer på forsyningssiden vil med meget stor sikkerhed ikke opstå på de hospitaler, der får deres forsyning fra to eller flere tanke som primær og sekundær forsyning. Tank-forsyningerne bør skabe en redundant forretningskæde under forudsætning af, at der ikke er manipuleret styring af indkobling heraf.
Tankene forsyner fordampere med oxygen, som herefter reguleres ned til defineret forsyningstryk via x antal redundante stabilisatorer (regulatorer). De bør være dimensionerede til et stort peak-forbrug – læg dertil en akkumulation af kapaciteterne. Læs mere om peak-forbrug her.
Modsat kan et set-up med kun én tankforsyning og sekundær-/reserve-forsyning via batterier være en udfordring samt møde sine begrænsninger under høje iltforbrug. Det er et set-up, som fortsat danner grundlag for ilt-forsyningen på langt de fleste hospitaler i dagens Danmark. Problemerne viser sig ofte først meget sent. Anlægget er måske blevet etableret for mange årtier siden og er sidenhen blevet udbygget uden videre stillingtagen til forsyningssikkerheden.
Et markant øget forbrug kommer til udtryk i trykfald på distributionsanlægget og dermed et øget antal af alarmer. Det sker særligt på intensiv og neonatal, hvor udstyret ikke kan tåle et større trykfald, før det går i alarm. Som det blev afdækket i første del af artikelserien, så oplevede vi ikke trykfaldene, fordi hospitalerne blev skånet ved at aflyse operationer. Dermed fjernede man baseline forbruget af oxygen.
Med mere og mere avanceret behandlings- og iltningsudstyr bør mange hospitaler via deres risikovurdering erfare, at de har et behov for markant mere reserveforsyning jf. FSD’s Rekommandation for Medicinske Gasser – Fastsættelse af Størrelse på Reserveforsyning.
Den komprimerede reserveforsyning (og nødforsyning) bliver ofte ikke kapacitetsvurderet, men erfaringstal vil vise, at behovet for batterier i mange tilfælde bør mangedobles på et-tanks-anlæg. Industrien arbejder hen imod at implementere flere emballagetyper samt udstyr- og forsyningsenheder, der kan gøre anvendelse af 300 bar, for på den måde at udvide kapaciteten med 50-100%. Se evt. skitsering fra indledende risikovurdering på et hospital i Danmark, hvor reserveforsyningen er anslået til at vare 2,5 timer til hhv. 4 eller 6 timer ved en opgradering til 2 eller 3 stk. 300 bars forsyninger.

Corona-behandling kræver ilt. Derfor har OUH fået opsat en ekstra oxygentank op. Video: Ole Holbech
HVEM FORESTÅR RISIKOVURDERINGEN? OG HVOR ER DE SVAGESTE LED?
Det er af yderste vigtighed, at der er én ansvarlig stilling, der er udpeget som ansvarlig for den overordnede forsyning af medicinske gasser på hospitalet. Der skal etableres en fælles forståelse for, hvilke områder der er kritiske i fx den nuværende pandemi, samt hvilke svagheder distributionsanlægget har.
Selvom vi i forskellige sammenhænge ofte mødes med kollegaer fra FSTA’s Medicinske Gasgruppe og diskuterer problematikkerne, så skal vi som fagpersoner stadig arbejde med at etablere den samme forståelse hos alle (se tavle illustration i Figur 1). Derudover er der mange fagudtryk, som anvendes forskelligt, og man taler også ud fra eget anlæg eller best practice – de to billeder er ofte meget divergerende.
Det er ikke altid let at forstå gassens vandring fra forsyningsanlæg, videre ind på distributionsanlægget, for til sidst at kunne bruges ved et sengestuepanel under de rigtige forudsætninger. Derfor er det meget vigtigt, at I får etableret dialog om og forståelse for jeres forsyninger samt kapaciteterne heraf. Illustrationen viser, hvilke forsyninger der som minimum skal være tilstede på hospitalet. Derudover skal der være en kendt performance- eller designkapacitet af selve distributionsanlægget. De blå celler i illustrationen angiver den enkelte komponents performance i forhold hospitalets kapacitet (flowmængde), og for hvert sted, hvor disse er redundante, kan de summeres for at kende max-kapaciteten. Risikovurderingen bør selvfølgelig tage højde for bortfald af fx en stabilisator.
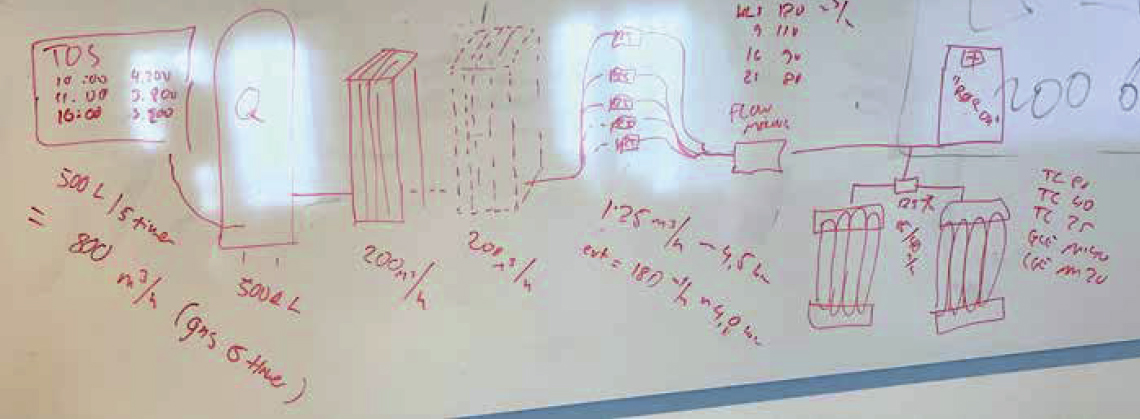
Figur 1. Skitsering af generisk ét-tanks-anlæg for pre-risikovurdering.
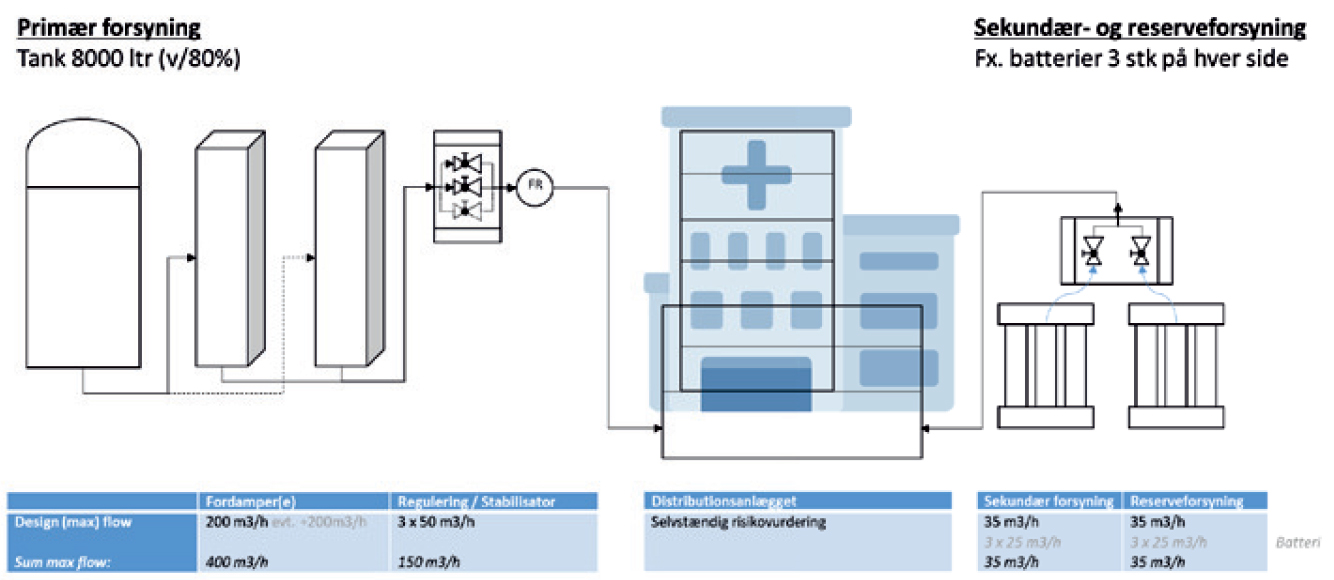
Figur 2. Minimumskrav til forsyningslæg for ét-tanks-løsning.
Beskriv dit eget anlæg nu… og se, om vi har samme konklusion. Performance-/flow-kapaciteter på forsyningerne skrives ind i tabel 1.

Tabel 1. Tabel for opsummering af forsyningskapaciteter (skraveret).
Når den primære forsyning i tabel 1 sammenholdes med den sekundære forsyning, så er den mindste kapacitet for hhv. den primære forsyning = 150m3/h og for reserveforsyningen 35m3/h.
Det svageste led er tydeligvis de to forsyninger, som kommer fra batterier. Men igen er det ikke gassens beholder eller distributionssystemet, der er den kritiske komponent – det er centralen, som tilsammen udgør sekundær- og reserveforsyning. Der er ingen umiddelbar sammenhæng mellem de to forsyningers dimensionering, og når sekundær- og reserveforsyningen skal kunne stå som ene forsyning på distributionsanlægget, så vil disse meget hurtigt nå et maksimum, og der er opleves trykfald og kapacitetsproblemer på hospitalet.
Når vi antager, at tanken har henholdsvis et gennemsnit-flow på 43m3/h og et peak-flow på 64m3/h, og ved bortfald af den primære forsyning i en kritisk situation vil sekundær- og reserveforsyningen ikke kunne følge med. De to sandsynlige scenarier er, at centralen tømmes på begge sider, og at der vil opleves trykfald i distributionsanlægget – simpelthen fordi centralen er underdimensioneret.
Sådan et set-up sidder på næsten 80 % af alle sygehuse for dem, der forsynes via én tank og batterier, og derfor er det også kritisk infrastruktur.
Man skal være opmærksom på både stabilisatorerne, som sidder på højtrykssiden (figur 3), og de to lavtryksstabilisatorer, som sidder i stabilisatorenheden (figur 4). De skal kunne holde trykket på hospitalet uanset konditioner på højtrykssiden, men kan selvfølgelig ikke overgå deres maksimale designkapacitet. Normalt er det kun den ene, som er tilsluttet driften, mens den anden sidder og slår ind som reserve.

Figur 3. Manifold med automatisk indkobling af forsyninger. Venligst udlånt af GCE Norden.

Figur 4. Stabilisator-reguleringer til lavtrykssiden ind på distributionsanlægget. Venligst udlånt af GCE Norden.
Det er derfor vigtigt, at hospitalerne sikrer, at forsyningsenhederne har den fornødne kapacitet til diverse scenarier og får dette dokumenteret. Det bør foretages i en overordnet omgang på 2-års basis som en del af en risikovurdering. Der skal være fokus på:
-
Den samlede kapacitet for henholdsvis fordamper og stabilisator
-
Den påkrævede størrelse for sekundær- og reserveforsyningerne
-
Hvad er reservekapaciteten i tanken og til hvor mange timer?
-
Beslutning om kapacitet for, hvornår der skal etableres anden eller tredje tankforsyning.
Vi som gasleverandør – og hospitalernes egne rådgivere – står til rådighed og hjælper med både gennemgang af nuværende forsyninger og efterfølgende scenarie-beregninger.
Artiklen her er en del af en artikelserie. Læs med næste gang, hvor vi arbejder med, hvordan vi via service og vedligehold sikrer, at vores medicinske centralgassystem er klar til at imødegå nye bølger af COVID-19 og andre pandemier.
Bragt i Hospital, Drift og Arkitektur (2)


